A realização de angiografia coronária através da punção de sítios arteriais não é um procedimento inócuo. As vias mais comuns através da artéria radial e a femoral, a qual vamos nos ater. Na punção femoral, além da possibilidade de complicações locais de menor morbidade – hematoma, punção de nervo-femoral, infecção, fístula artério-venosa, pseudo-aneurisma ou dissecção de artéria – podem ocorrer eventos maiores por dano arterial que poderão resultar em necessidade de intervenção da cirurgia vascular, transfusão de hemocomponentes, oclusão arterial aguda ou a própria morte do paciente, caso as complicações não sejam reconhecidas a tempo.
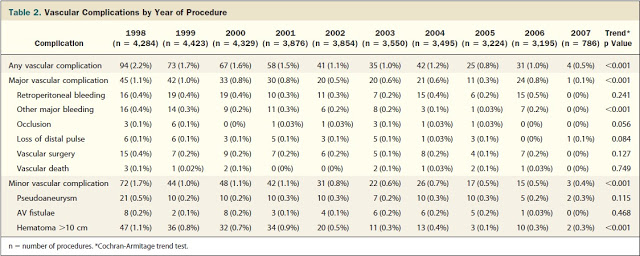
Apesar de a incidência de complicações vasculares estar em queda devido a maior expertise dos profissionais e ao desenvolvimento dos equipamentos (veja tabela 1), a extensa gama de eventos adversos possíveis faz com que necessária vigilância hemodinâmica do paciente que realiza cateterismo e o extremo cuidado quando da retirada do introdutor de cateter femoral – já abordado antes aqui.
 |
|
Tabela 1: Incidência de complicações ao longo dos anos de 1998 a 2007. Note a importante redução de muitas complicações relacionadas a procedimento. Retirado de Applegate et al. Trends in Vascular Complications, disponível na leitura sugerida)
|
HEMATOMA LOCAL
Certamente é a complicação mais comum após a punção de artéria femoral. Sobretudo em pacientes obesos, anticoagulados e idosos há uma maior tendência a formação de discreto hematoma, mesmo quando seguida a técnica correta de retirada do introdutor. Hematomas < 6 cm ocorrem em até 23% dos procedimentos e maiores que 6 cm em torno de 12% dos casos.
Contudo, em algumas situações, pode haver grande coleção sanguínea levando a instabilidade hemodinâmica e morte, quando houver falha do controle do sangramento. Em torno de 2% dos pacientes, haverá necessidade de transfusão de hemoconcentrado para compensar perda de sangue significativa. Checar o horário da último dose de anticoagulante, saber se o doente foi submetido a trombólise, aferir a PA antes da retirada do introdutor e checar coágulo/plaqueta quando pertinente são aspectos fundamentais para se minimizar a ocorrência dessa complicação.
HEMATOMA DE RETROPERITÔNEO
É uma das situações mais catastróficas relacionadas ao procedimento e um verdadeiro terror para os hemodinamicistas. Felizmente, sua taxa de ocorrência é baixa – menor de 0,44% dos casos. Acaba por ser mais prevalente quanto maior for o uso de fármacos anticoagulantes/antiagregantes plaquetários.
Os sintomas geralmente são de dor abdominal/lombar inespecífica, em geral ipsilateral a punção, e colapso hemodinâmico, que pode começar ainda durante a realização do CATE.
Sua ocorrência é maior quando a punção arterial ocorre acima do ligamento inguinal.
A suspeita dessa complicação deve fazer com que a equipe haja rapidamente levando paciente para TC de Abdome/Pelve, revertendo a anticoagulação/antiagregação, transfunão de hemocomponentes e, se necessário, intervenção de urgência pela cirurgia vascular.
FÍSTULA ARTÉRIO-VENOSA
Durante a punção arterial, pode haver, inadvertidamente, trauma da parede da veia-femoral e a formação de fístula AV. A formação deverá ser suspeitada com ausculta de sopro e/ou frêmito em topografia femural, usualmente confirmados através de um US vascular. Em geral, associa-se a punções abaixo da artéria femoral comum e o tratamento pode ser através de compressão guiada por US, mas em outros casos é cirúrgico (aberta ou endovascular), uma vez que a FAV tende a aumentar de tamanho secundário ao gradiente de pressão arterial -> venoso. Veja abaixo o aspecto angiográfico de uma FAV pré ( A e B) e pós (C) correção.
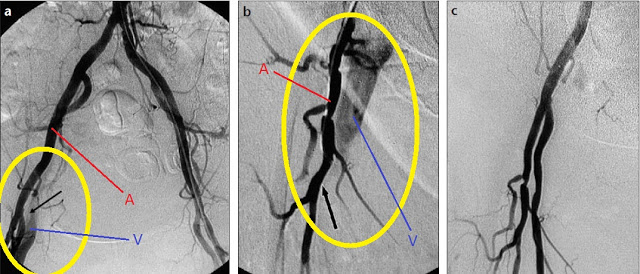 |
| Observe essa sequência de 3 momentos no tratamento endovascular da FAV em região de artéria femural comum. Da esquerda-direita vemos A e B vemos a evidência da FAV( círculo amarelo) demonstrada pelo fato que a injeção arterial (A)de contraste leva ao preenchimento da luz venosa (V). Veja em C o aspecto após tratamento, onde não se visualiza mais o enchimento venoso, uma vez que a FAV foi ocluída. Fonte: traduzido e adaptado de Iatrogenic femoral arteriovenous fistula:endovascular treatment with covered stent implantation and 4-year follow-up (disponível na leitura sugerida). |
PSEUDO-ANEURISMA
 |
| Representação simbólica do pseudo-aneurisma em artéria |
O Pseudo-aneurisma trata-se de uma neocavidade vascular conectada uma artéria por um ‘colo’, que poderá ter diferentes tamanhos. A sua apresentação clássica é de uma massa pulsátil com sopro audível. Eventualmente, o conteúdo pode sofrer trombose e o paciente apenas referir um ‘massa em sua coxa’. A maioria surge nos primeiros 3 dias após a retirada da introdutor. A sua incidência é maior quanto maior o calibre do introdutor utilizado, ao uso de antiagregantes/antioagulantes e a dificuldade de punção, resultando em múltiplas tentativas para se obter a passagem do introdutor e dano arteril subsequente.
O seu tratamento, que não é foco desse post, irá ser determinado pelo tamanho do mesmo. Em geral, quando tem menos de 2 cm tem se feito conduta expectante – a espera de trombose espontânea do conteúdo dentro da cavidade – ou a compressão local guia por US doppler com injeção de trombina. A terapêutica cirúrgica acaba sendo a escolha quando mede mais de 8 cm, rápida expansão
e/ou infecção do pseudoaneurisma, ou quando há necrose de pele ou dor neuropática associada.
OCLUSÃO ARTERIAL AGUDA
Pode ocorrer secundário a trombose aguda arterial. Em geral, os sintomas são os mesmos relacionados a oclusão arterial de outras etiologias, quais sejam: palidez, dor local, parestesias, diminuição de temperatura e perda de força no membro afetado. O tratamento envolve a anticoagulação plena e outras medidas que variam de acordo com a experiência e recursos locais e flutuam entre: uso de trombolíticos, trombectomia cirúrgica e abordagem endovascular com angioplastia. Felizmente, não é uma complicação comum.
Sendo assim sugere-se:
1) Seguir a técnica correta de retirada do introdutor – veja
aqui. Ficar atento, sobretudo em caso de paciente ter sido submetido ao uso de fibrinolítico ou em contexto de distúrbio da coagulação severa.
2) Compressão adequada. Se notar que vai fadigar, tenha sempre alguém próximo que possa revezar a compressão, caso necessário.
3) Deixar o paciente de jejum nas primeiras 6h após retirada do introdutor – justamente prevendo que em alguns deles pode acontecer algum evento catastrófico com necessidade de abordagem de urgência.
4) Reavaliação do local ao menos a cada 60 minutos nas primeiras 6 horas. Essa reavaliação consta de inspeção do local, palpação de pulsos arteriais distais ao local de punção e questionar ao paciente algum sintoma.
5) Monitorização de FC e PA do doente
6) O uso de dispositivos mecânicos de compressão podem ser utilizados, mas sobretudo em casos onde já se antecipa maior tempo de compressão e não eximem a supervisão médica, uma vez que há necessidade de se ajustar corretamente o local e a intensidade da pressão aplicada.
7) Na suspeita de complicação local, solicitar exame de imagem US doppler/TC de Pelve e considerar avaliação da cirurgia vascular.
Leitura Sugerida:
Peripheral Vascular Complications Following Coronary Interventional Procedures. Clin Cardiol, 18, 609-614 (1995). Disponível aqui
Trends in Vascular Complications After Diagnostic Cardiac Catheterization and Percutaneous Coronary Intervention Via the Femoral Artery,
1998 to 2007. JACC: CARDIOVASCULAR INTERVENTIONS. VOL. 1, NO. 3, 2008. Disponível aqui
Tratamento alternativo para pseudoaneurisma femoral pós-cateterismo. J Vasc Bras 2011, Vol. 10, Nº 2 Pseudoaneurisma pós-cateterismo: tratamento – Pereira MM et al. Disponível aqui
Iatrogenic femoral arteriovenous fistula: endovascular treatment with covered stent implantation and 4-year follow-up. Çekirge,S e cols. Diagn Interv Radiol 2006; 12:50-52. Disponível aqui
Complications of diagnostic cardiac catheterization. Acessado em uptodate.com/online em 15/04/2016.