Praticamente nula e totalmente distante da nossa realidade. Essa é a probabilidade de você, plantonista do pronto-socorro, atender a um paciente trazido pelo SAMU com um dispositivo de assistência circulatória. No entanto, essa probabilidade não é igual a zero! Alguns centros brasileiros têm implantando os dispositivos de assistência circulatória ocasionalmente, e caso um deles seja atendido pelo SAMU a ambulância o levará o paciente ao hospital mais próximo – principalmente em caso de colapso hemodinâmico ou neurológico. Discutiremos aqui um caso clínico de um paciente com LVAD trazido ao pronto-socorro.
Caso Clínico:
Paciente de 65 anos trazido pelo SAMU. Encontrado desacordado pela equipe médica em um restaurante, estava jantando com sua esposa quando começou a se sentir mal 15 minutos atrás e teve episódio de síncope seguido de movimentação dos membros por 5 minutos. Equipe do SAMU refere que o paciente estava sem pulso central no momento da chegada mas a esposa do paciente não deixou a equipe reanimá-lo, não conseguiram obter pressão arterial na ambulância.
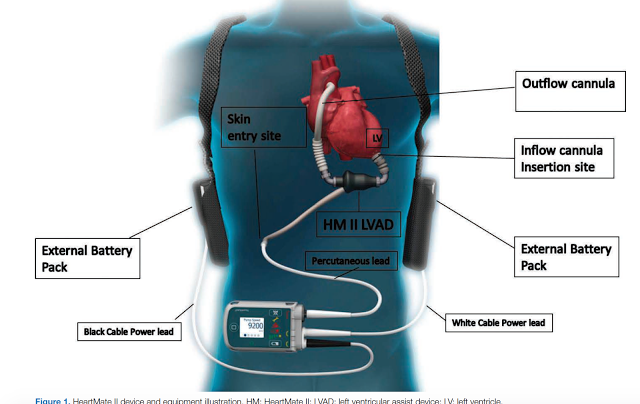
Ao EF: sem resposta ao estímulo tátil / doloroso, mantendo FR de 18 ipm, pressão no manguito automático (método oscilométrico) não obtida. Ao retirar a camisa do paciente você encontra um cabo saindo da pele próximo ao apêndice xifóide e conectado a uma bateria/console.
A) O que fazer neste momento ? Iniciar Ressuscitação cardiopulmonar pois o paciente está sem pulso – protocolo ACLS?
Como abordado nos postagens anteriores, pacientes com VAD podem não ter pulso central e portanto a ausência de pulso por si não caracteriza parada cardiorrespiratória!
A conduta neste momento deve incluir:
i) garantir a via aérea e oxigenação ( iniciar o ABCDE), você portanto realizada IOT e mantém o paciente em Ventilação Mecânica pelo GCS < 8, leve o paciente para a sala de emergência realize monitorização e glicemia capilar.
ii) checar se o dispositivo está funcionando: o jeito mais fácil é colocar seu estetoscópio no tórax do paciente e ouvir o murmúrio característico, no entanto o ambiente caótico de pronto-socorro, ventilação mecânica concomitante podem te deixar confuso. Se você ouvir o murmúrio, o dispositivo provavelmente deve estar funcionando, caso você não ouça a situação é preocupante – afinal é aquele dispositivo que mantém o paciente vivo.
iii) checar os cabos do dispositivo, se estão conectados a bateria e se há algum alarme disparando. Se o familiar estiver com o console do dispositivo recomenda-se ligar o console na tomada e conectar o LVAD no console garantido que a bateria está funcionando e que não há nenhum alarme sendo acionado pelo console.
iv) tente obter uma medida de pressão arterial: através da insuflação do manguito e de USG doppler ou através de uma pressão arterial invasiva. O oxímetro usualmente não funciona pelo fato do fluxo sanguíneo não ser pulsátil.
v) Realize um ECG: para descartar arritmia ventricular causando colapso hemodinâmico
vi)Entre em contato com a equipe que acompanha o LVAD deste paciente! Peça ajuda! Nos Estados Unidos, Canadá e Europa todos os pacientes com dispositivo tem um número que funciona 24 horas para contatar a equipe multiprofissional que acompanha este paciente, em geral um enfermeira é a coordenadora do LVAD para um dado hospital. Peça ajuda para ela e explique o que está acontecendo com seu paciente. Isto é extremamente útil em situações em que o paciente está em choque ( sem múrmurio, sem pressão ) e que os ALARMES do dispositivos estão apitando.
Na ausculta do nosso paciente você ouviu claramente um murmúrio contínuo (“hum”) e após muita dificuldade obtivemos uma Pressão Arterial de 80 mmHg. O paciente está estável hemodinamicamente e o ECG mostra um ritmo sinusal com FC de 100 bpm. Agora o que fazer ?
B) Neste momento a avaliação deste paciente deve seguir a avaliação “usual” de um rebaixamento do nível de consciência no pronto-socorro:
Solicitar TC Crânio, eletrólitos, glicemia, hemograma completo toxicológico de urina, função hepática e renal, EEG pelo relato do familiar de movimentos dos membros após a síncope. Também deve ser realizado um ecocardiograma beira-leito para avaliação das cânulas do dispositivo, função do VE/VD, avaliação do espaço pericárdico e do dispositivo.
A TC crânio evidenciou um sangramento intraparenquimatoso discreto, o rebaixamento do nível de consciência foi secundária a um estado de mal convulsivo, diagnosticado pelo EEG solicitado pela equipe da Neurologia. Após a administração de anticonvulsivantes e suspensão da anticoagulação, o paciente apresentou melhora do nível de consciência e evoluiu satisfatoriamente.
Pontos Principais:
1) Não reanimar o paciente somente pela ausência de pulso central. A reanimação cardiopulmonar só deverá ser realizada em situações que você ache que o dispositivo não está funcionando. As compressões torácicas podem deslocar um dos componentes do LVAD ( lembre que uma ponta está no VE e a outra na Aorta) e isto pode causar um sangramento massivo para dentro da cavidade torácica ou interromper o fluxo pelo dispositivo – que é fundamental para manter o paciente perfundido. No caso do nosso paciente se tivessemos nos baseado apenas na ausência de pulso central em um paciente com rebaixamento do nível de consciência de etiologia não cardíaca teríamos realizado RCP e o dispositivo funcionava perfeitamente acrescentaríamos apenas o risco de deslocar o dispositivo. Alguns centros utilizam o fluxo femoral e carotídeo pelo USG doppler para guiar a realização de compressões torácicas ( realizam compressões apenas em pacientes sem fluxo)
2) Se o paciente estivesse instável hemodinamicamente e a monitorização evidencia-se uma TV/FV eu poderia realizar desfibrilação / cardioversão elétrica ?
Sim, deve-se apenas evitar que a corrente elétrica passe sobre o dispositivo. Recomendamos no entanto para pacientes estáveis ( isto é com pressão > 60 mm Hg) que se entre o contato com a equipe que acompanha o LVAD do paciente para orientação antes de realizar o procedimento.
3) Em casos em que o dispositivo está funcionando mas o paciente está instável, sem alteração do ritmo, quais são os principais diagnósticos diferenciais ?
Nestes casos usualmente deveremos excluir complicações relacionadas ao dispositivo e outros tipos de choque:
– Hipovolemia ( por desidratação ou sangramento)
– Evento de sucção
– Trombose do dispositivo
– Obstrução da via de entrada/saída
– Choque séptico
– Disfunção do VD
– Insuficiência Aórtica Aguda
4) Existem relatos de paciente em FV hemodinamicamente estável ?
Sim, recentemente um grupo publicou um caso em que uma paciente com um LVAD por sequela de miocardite, em fila de transplante, procurou o pronto-socorro queixando-se de astenia. O ECG evidenciou assistolia e o ECO TT não demonstrou atividade mecânica do coração. A paciente permaneceu internada e realizou Transplante Cardíaco 2 MESES após a admissão com sucesso. A perfusão da vasculatura pulmonar neste caso ( Em que o VD não tem contratilidade) ocorria somente pela PVC ( situação semelhante ao Fontan em cardiopatia congênita).
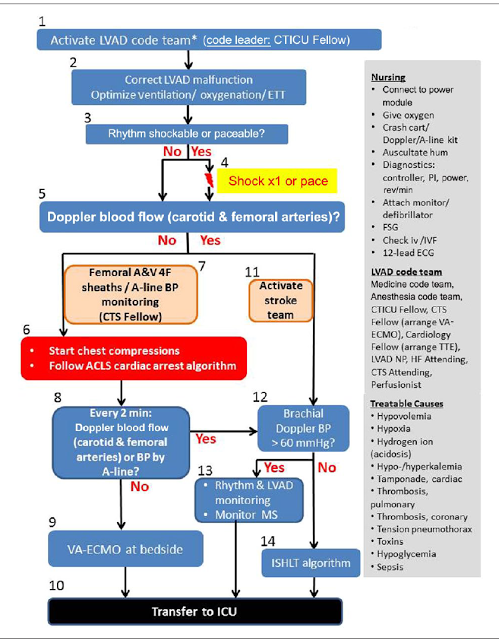 |
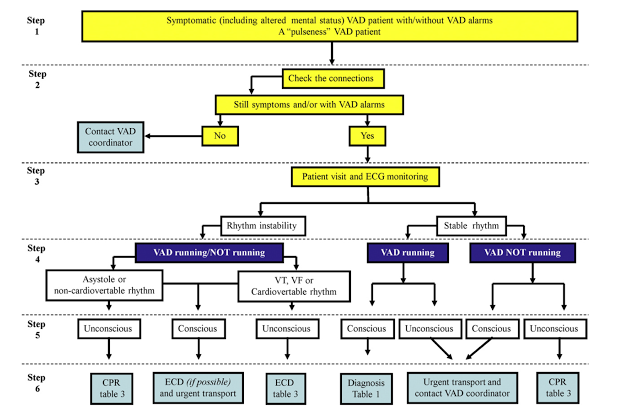
| Algoritmo alternativo para manejo de paciente com LVAD irresponsivo ( intrahospitalar). A decisão sobre iniciar ou não RCP depende do fluxo ao doppler na carótida/artéria femoral. Outro ponto interessante é que a equipe de AVE é chamada precocemente devido a alta frequência de AVE nesta população. Fonte: M Yuzefpolskaya et al. Advanced cardiovascular life support algorithm for the management of the hospitalized unresponsive patient on continuous flow left ventricular assist device support outside the intensive care unit. EHJ 2015 |
Leitura Recomendada:
1) Horton et al. Left Ventricular Assist Device Malfunction: A Systematic Approach to Diagnosis. JACC 2004
2) Estep et al. Continuous flow left ventricular assist devices: shared care goals of monitoring and treating patients. Methodist Debakey Cardiovasc Journal 2015
http://www.ncbi.nlm.nih.gov/pubmed/257930283) M Yuzefpolskaya et al. Advanced cardiovascular life support algorithm for the management of the hospitalized unresponsive patient on continuous flow left ventricular assist device support outside the intensive care unit. EHJ 2015
http://acc.sagepub.com/content/early/2015/03/04/2048872615574107.abstract
http://acc.sagepub.com/content/early/2015/03/04/2048872615574107.abstract
4) M. Pistono et al. How to face emergencies in heart failure patients with ventricular assist device. International Journal of Cardiology 2013
http://www.ncbi.nlm.nih.gov/pubmed/23992932
5) S.E.A. Felix et al. Continuous-flow left ventricular assist device support in patients with advanced heart failure. EJHF 2012