Estamos diante de 3 cenários ambulatoriais:
- Mulher, 38 anos, diabética, sem sintomas, uso regular de anti-diabéticos orais, nunca realizou exames adicionais que documentassem qualquer anormalidade.
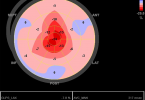
- Homem, 50 anos, hipertenso e dislipidêmico (LDL colesterol = 186mg/dL). Assintomático, realizou escore de cálcio (302U Agatston).
- Homem 63 anos, diabético, hipertenso, tabagista, com história familiar positiva para DAC, assintomático, realizou US doppler de carótidas com evidência de lesão < 50% em ambas as carótidas.
Não há dúvida que os riscos para eventos cardiovasculares são bem diferentes entre os casos, mas há algo em comum entre eles: todos estão no contexto da chamada prevenção primária! Afinal, nenhum dos casos foi pontuado por eventos clínicos e são todos assintomáticos a despeito da eventual documentação de doença em exames subsidiários…
Esse é o dilema que aflige todo clínico no manejo diário de casos reais. Como individualizar a abordagem utilizando classificações dicotômicas para uma entidade que segue como um continuum? Fato é que a marcha aterosclerótica inicia-se cedo na vida do indivíduo (com evidências de estria gordurosa em fetos) e segue continuamente em “escada” com períodos de surto e remissão (Figura 1) podendo, nesse caminho, haver o intercurso do chamado evento clínico. Assim temos duas características da doença aterosclerótica:
- Sua evolução progressiva
- Seu curso em surtos/remissões
Assim, fica difícil prever quando (e se) uma placa aterosclerótica de 40% na coronária direita vai romper culminando com uma síndrome coronariana aguda ou morte súbita.
A definição de prevenção secundária é geralmente entendida como a prevenção em paciente portador de doença aterosclerótica clinicamente manifesta: síndrome coronariana aguda, IAM prévio, angina instável oi estável, revascularização prévia, AVE, AIT ou insuficiência arterial periférica[1]. Nesse cenário, o benefício de medidas terapêuticas farmacológicas (AAS e estatinas, por exemplo)[1] é bem mais evidente, uma vez que o risco de novo evento é maior.
Já a definição de prevenção primária carece de maior detalhamento, uma vez que esse heterogêneo grupo de indivíduos compõe-se de um dégradé incluindo aqueles com coronariografia sem lesões, escore de cálcio zero ou doppler de carótidas normal até aqueles com escore de cácio > 300 UA e/ou presença de placas documentadas em coronárias ou carótidas. Ambos invariavelmente assintomáticos. Muito já se tem debatido se um indivíduo com doença aterosclerótica documentada poderia ser “promovido” à prevenção secundária[2], mas sem um bom consenso nas principais diretrizes.
Daí emerge o conceito de uma prevenção entre a primária e a secundária, onde indivíduos assintomáticos apresentam alto risco de eventos cardiovasculares (por condição clínica, carga de placa, atividade inflamatória ou disfunção vascular documentada, por exemplo). A isso David Celermajer batizou “primary and a half prevention”[3] ou prevenção primária e meia em bom português. Esses pacientes seriam alvo de prevenção mais agressiva, além de monitoramento ou screening mais minucioso e mais frequente.
Além das conhecidas ferramentas de cálculos de risco (Framinghan, Global, PROCAM, SCORE e ASCVD), há marcadores que identificam maior risco, podendo promover upgrade entre aqueles com risco intermediário. Abaixo reproduzimos as tabelas III e VIII da V Diretriz Brasileira de Dislipidemias[4] com a descrição dessas condições.
A diretriz americana de 2013[1], a despeito do uso de metodologia própria para cálculo de risco e o abandono das terapias guiadas por metas, também reconhece fatores que agregam risco e poderiam nos levar a um tratamento mais intensivo.
![]()
![]()
Fica clara a importância de exame clínico e laboratoriais (mormente antecedentes pessoais, familiares e lipidograma), além de alguns exames adicionais que poderiam ser utilizados nesse cenário, como o escore de cálcio, marcadores inflamatórios (como PCR) e o US doppler de carótidas. Longe de fazer apologia ao screening indiscriminado de aterosclerose subclínica, defendemos o uso racional e fundamentado em evidências dessas ferramentas para um melhor manejo do paciente em prevenção primária.
O escore de cálcio por exemplo tem sido ferramenta útil na reclassificação de risco cardiovascular em combinação com fatores de risco tradicional[5, 6]. Seu poder de predição de eventos tem sido útil em populações onde os escores tradicionais falham como em adultos jovens e mulheres[7], podendo levar a um upgrade ou downgrade de risco[8].
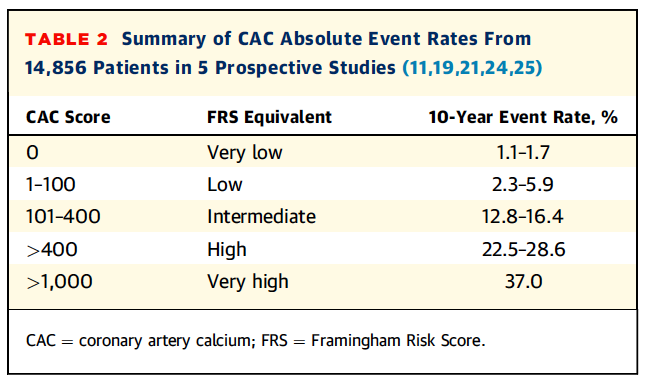
Extraído de Hecht, H.S., Coronary artery calcium scanning: past, present, and future. JACC Cardiovasc Imaging, 2015
A Diretriz de Prevenção do AHA/ACC de 2010 recomenda escore de cálcio para diabéticos com idade maior que 40 anos (IIa)[9]. A Diretriz da ESC de 2012 também recomenda o uso de escore de cálcio para pacientes adultos assintomáticos com risco intermediário (IIa)[10]. A II Diretriz Brasileira de Tomografia E Ressonância resume abaixo as indicações de Escore de Cálcio. O intervalo para reavaliação pelo método tem sido alvo de grande debate, mas, seguramente não é menor que 4 ou 5 anos[8].
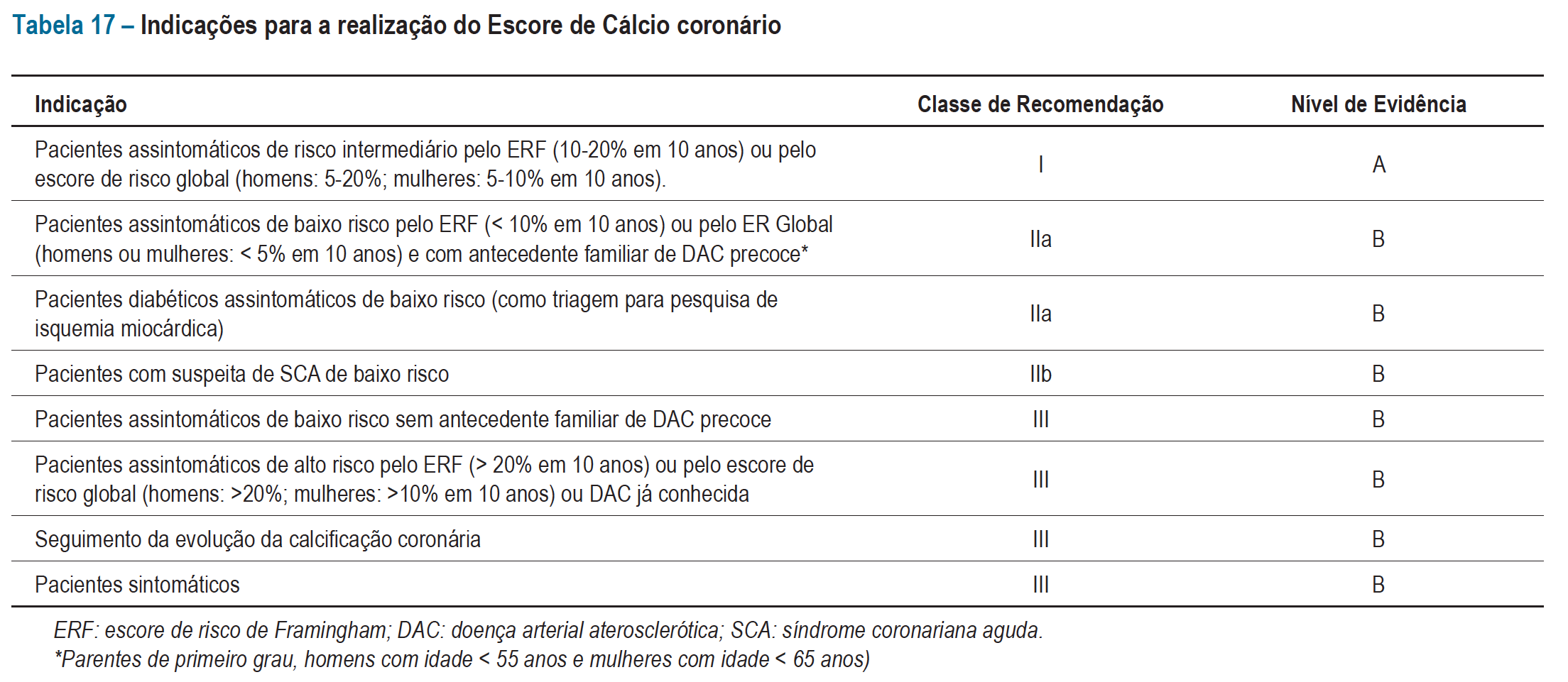
Com esses dados nas mão fica claro que aquilo que chamamos de prevenção primária pode variar bastante entre os casos. De volta aos casos:
- Essa senhora diabética têm indicação óbvia de controle adequado do diabetes com HbA1C < 7%. Apesar de não dispormos dos valores de colesterol e suas frações, a priori não há indicação formal de estatina (dependerá do valor do LDL colesterol e do risco CV em 10 anos), AAS ou mesmo da realização de escore de cálcio de rotina.
- Este paciente apresenta pelo menos 2 agravantes de risco pela diretriz do AHA (LDL> 160mg/dL e Escore de cálcio > 300). O uso de estatina aqui dependeria do risco estimado e do valor e/ou do valor do LDL colesterol, devendo-se reavaliado risco a cada 4-6 anos. Haveria indicação formal para uso de AAS em baixa dose nesse caso apenas se risco global em 10 anos > ou = 10%.
- Neste caso, além da orientação de cessação do tabagismo, estrariam indicados estatinas e AAS em baixa dose (se risco de sangramento baixo).
Leitura sugerida:
1.Stone, N.J., et al., 2013 ACC/AHA guideline on the treatment of blood cholesterol to reduce atherosclerotic cardiovascular risk in adults: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines. J Am Coll Cardiol, 2014. 63(25 Pt B): p. 2889-934.
2.Grundy, S.M., Primary prevention of coronary heart disease: integrating risk assessment with intervention. Circulation, 1999. 100(9): p. 988-98.
3.Celermajer, D.S., Primary and a half prevention: can we identify asymptomatic subjects with high vascular risk? J Am Coll Cardiol, 2005. 45(12): p. 1994-6.
4.Xavier, H.T., et al., [V Brazilian Guidelines on Dyslipidemias and Prevention of Atherosclerosis]. Arq Bras Cardiol, 2013. 101(4 Suppl 1): p. 1-20.
5.Polonsky, T.S., et al., Coronary artery calcium score and risk classification for coronary heart disease prediction. JAMA, 2010. 303(16): p. 1610-6.
6.Pletcher, M.J., et al., Interpretation of the coronary artery calcium score in combination with conventional cardiovascular risk factors: the Multi-Ethnic Study of Atherosclerosis (MESA). Circulation, 2013. 128(10): p. 1076-84.
7.Zeb, I. and M. Budoff, Coronary artery calcium screening: does it perform better than other cardiovascular risk stratification tools? Int J Mol Sci, 2015. 16(3): p. 6606-20.
8.Hecht, H.S., Coronary artery calcium scanning: past, present, and future. JACC Cardiovasc Imaging, 2015. 8(5): p. 579-96.
9.Greenland, P., et al., 2010 ACCF/AHA guideline for assessment of cardiovascular risk in asymptomatic adults: a report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines. J Am Coll Cardiol, 2010. 56(25): p. e50-103.
10.Perk, J., et al., European Guidelines on cardiovascular disease prevention in clinical practice (version 2012). The Fifth Joint Task Force of the European Society of Cardiology and Other Societies on Cardiovascular Disease Prevention in Clinical Practice (constituted by representatives of nine societies and by invited experts). Eur Heart J, 2012. 33(13): p. 1635-701.
Fonte da imagem destacada na foto inicial do post: http://www.abcteach.com/free/f/fractions_1half_gs.jpg