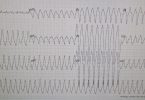
Fibrilação Atrial Pré-Excitada. Observe que a morfologia do QRS (negativo em V1 e negativo em derivações inferiores) sugere uma via acessória posterosseptal direita
Resposta: Fibrilação Atrial (FA) Pré-excitada (provável via acessória póstero-septal direita)
.
Os traçados acima se referem a um paciente real. Observa-se no primeiro uma taquiarritmia de QRS largo, com R-R irregular. A primeira hipótese que se poderia pensar é que se trata de uma Taquicardia Ventricular (TV) Polimórfica.
.
É preciso notar, no entanto, que os complexos QRS tem morfologia bastante variável entre si, por vezes com um padrão mais alargado e outras vezes com um QRS mais estreito, com morfologia semelhante ao batimento sinusal normal. Essa mudança importante de morfologia auxilia no diagnóstico e é causada devido a quantidades diferentes de miocárdio ventricular sendo despolarizados pela frente de onda da via acessória versus a frente de onda normal do nó atrioventricular.
.
A frequência variável, chegando inclusive a valores maiores que 300 bpm em alguns momentos, também não é típica de uma TV polimórfica.
.
A conduta ideal frente a casos com este é a mesma preconizada pelo ACLS, com algumas ressalvas: pacientes com taquiarritmia INSTÁVEL (ou seja, com pelo menos um dos sintomas a seguir: rebaixamento do nível de consciência, dispneia, hipotensão ou dor torácica) devem ser imediatamente submetidos a cardioversão elétrica sincronizada – e não desfibrilação, já que este termo é reservado aos casos em que se aplica uma descarga elétrica não sincronizada, como nos casos de TV polimórfica ou Fibrilação Ventricular (FV). Os pacientes estáveis habitualmente podem ser submetidos a terapias de controle de frequência ou cardioversões químicas, mas existe uma dificuldade prática no uso de drogas antiarrítmicas nesse cenário, pelo menos no Brasil.
.
Especificamente nos casos de FA pré-excitada, poucos estudos demonstraram eficácia e segurança no término da arritmia com Procainamida e Ibutilida para os casos estáveis, sendo outras medicações contraindicadas como betabloqueadores, bloqueadores dos canais de cálcio, adenosina, digoxina e amiodarona, por reduzirem isoladamente ou em conjunto a refratariedade do nó AV, podendo suscitar um aumento maléfico na condução pela via acessória e degeneração para FV (aqui vale uma ressalva quanto à amiodarona já que apesar de reduzir a refratariedade do nó AV, ela também reduz da via acessória e portanto seria uma alternativa aceitável segundo algumas referências [1]). A diretriz da AHA/ACC/HRS de taquiarritmias supraventriculares de 2015 [2] coloca como classe III (malefício), nível de evidência C-LD (baseado em consenso de especialistas) todas as drogas acima referidas, para o seu uso no contexto de FA pré-excitada. Outras possibilidades de tratamento seriam com Propafenona, Flecainida, porém suas formulações parenterais não são disponíveis comercialmente em vários países.
.
Logo, no Brasil, pela indisponibilidade de medicações EV seguras, mesmo em pacientes com estabilidade clínica a melhora opção é sempre a Cardioversão Elétrica Sincronizada.
.
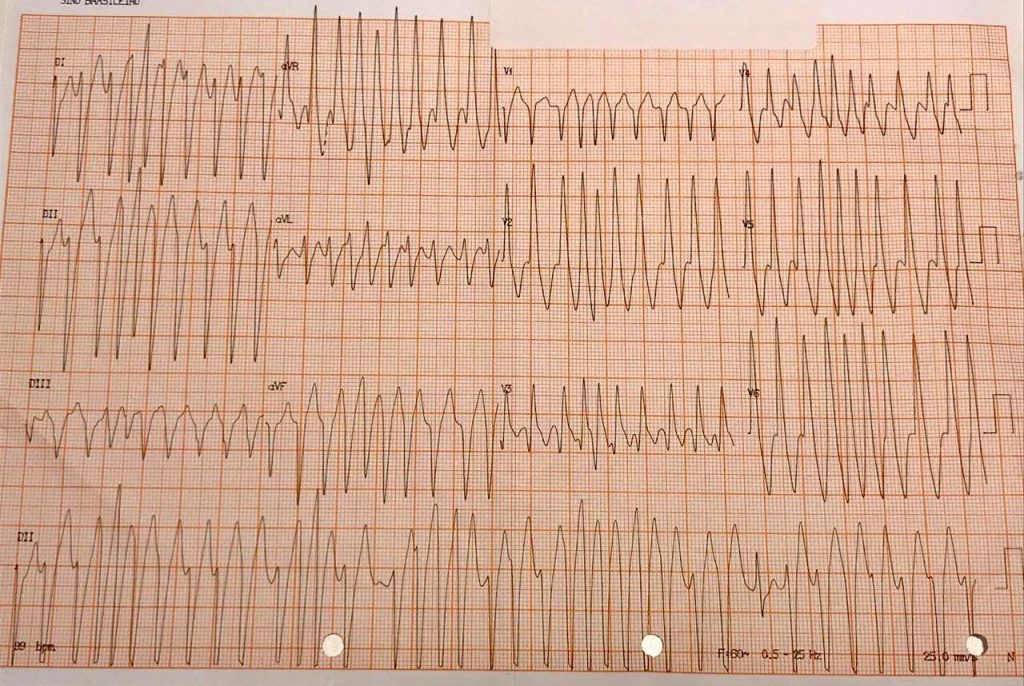
Por fim, o ECG após a cardioversão mostra um ECG praticamente normal, exceto por um intervalo PR curto e discreta alteração de repolarização, especialmente em parede inferior. Este ECG não tem todas as características para uma pré-excitação manifesta, porém tem algumas delas, por isso chamamos de “Wolf inaparente” – mais detalhes vide nosso post antigo sobre síndrome de Wolf-Parkinson-White aqui.
.
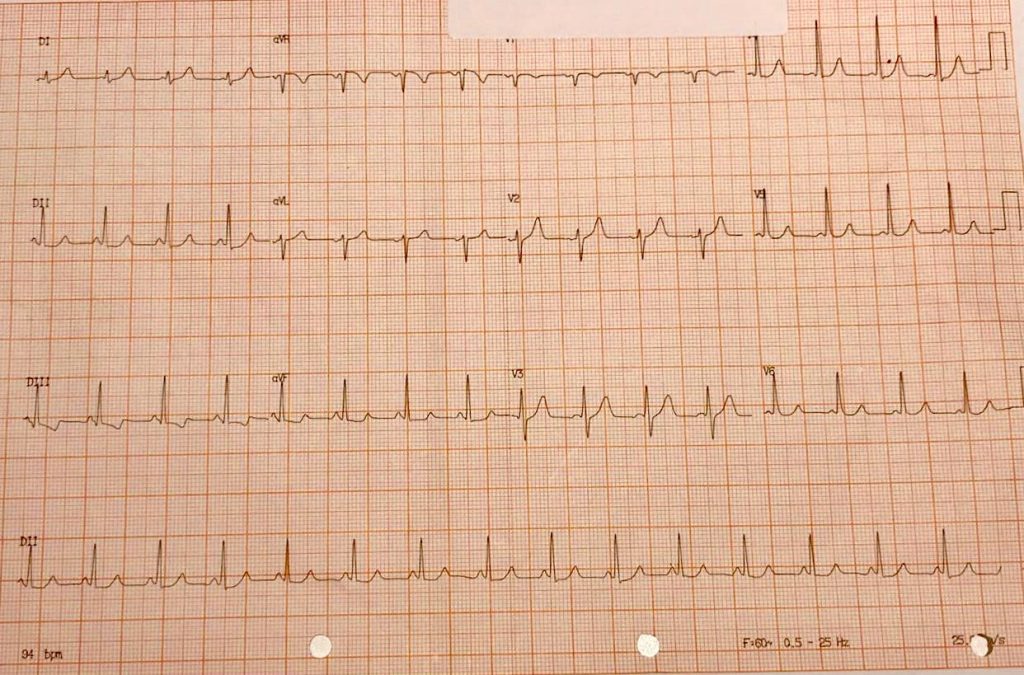
ECG após Cardioversão Elétrica Sincronizada. Observe um ECG quase normal, exceto por um intervalo PR curto associado a uma discreta alteração de repolarização, principalmente em parede inferior.
.
Este paciente possui ainda um intervalo R-R mínimo de aproximadamente 200ms (ou 5 “quadradinhos” no ECG). Um estudo de 1979 publicado no New England Journal of Medicine [3, 4] correlacionou o menor intervalo R-R durante a FA pré-excitada como predito de FV e morte súbita, principalmente quando menor que 250ms, e esta ferramenta é utilizada até hoje como estimativa do período refratário da via acessória e portanto, de morta súbita.
.
A conduta, portanto, após estabilização clínica, é manter o paciente internado para realização de um Estudo Eletrofisiológico na mesma hospitalização, dado risco de morte súbita cardíaca associada aos eventos de FA pré-excitada neste caso.
.
Referências:
.
- Lorga, A., et al., Diretrizes para Avaliação e Tratamento de Pacientes com Arritmias Cardíacas. Arquivos Brasileiros de Cardiologia, 2002. 79: p. 1-50.
- Page Richard, L., et al., 2015 ACC/AHA/HRS Guideline for the Management of Adult Patients With Supraventricular Tachycardia. Circulation, 2016. 133(14): p. e506-e574.
- Obeyesekere, M., et al., Risk of sudden death in Wolff-Parkinson-White syndrome: how high is the risk? Circulation, 2012. 125(5): p. 659-60.
- Klein, G.J., et al., Ventricular Fibrillation in the Wolff-Parkinson-White Syndrome. New England Journal of Medicine, 1979. 301(20): p. 1080-1085.