Devemos Anticoagular pacientes com risco de queda ou quedas no último ano ?
Caso Clínico: Paciente de 82 anos, feminino, com AP de DLP, Obesidade, Insuficiência Cardíaca de fração de ejeção preservada, HAS, procura pronto-atendimento com quadro de palpitações taquicárdicas. Na avaliação inicial identificada fibrilação atrial de alta resposta ventricular – prescrito beta-bloqueador com controle da frequência cardíaca e alta para seguimento ambulatorial. Na consulta ambulatorial familiar refere que paciente é totalmente independente para atividades básicas de vida diária mas que necessita de ajuda para algumas atividades como controle financeiro, ir ao mercado e que apresentou 7 quedas no último ano – nenhuma com necessidade de ir ao pronto-socorro – e que está em investigação com Geriatra. Traz consigo TC de crânio que evidencia apenas gliose, atrofia difusa, ecocardiograma com fração de ejeção de 60%, Hipertrofia ventricular, Disfunção Diastólica grau 2.
Muito frequentemente nos deparamos na prática clínica com casos como esse – paciente com indicação de anticoagulação ( CHA2DS2-VASc maior ou igual a 2 – neste caso = 5) porém também com risco aumento de complicações da terapia anticoagulante – pelo risco de quedas e aumento do risco de sangramento (HAS-BLED = 2). Pensando nessa hipótese pesquisadores canadenses resolveram tentar calcular o número de quedas que um paciente precisaria ter em um ano para que o benefício da anticoagulação se perdesse pelo risco de compicações relacionadas as quedas, através de uma revisão sistemática/meta-análise. Foram feitos os seguintes cálculos:
- Estimou-se a probabilidade de um paciente com fibrilação atrial ter um AVE de acordo com a terapia de base – nenhuma medicação, AAS ou anticoagulação – de acordo com resultados individuais de meta-análises de pacientes com Fibrilação Atrial.
- Para cada AVE foi calculado também a proporção de AVE maior/menor (de acordo com a escala de Rankin) e mortalidade pelo evento.
- Estimou-se também a probabilidade de pacientes terem sangramento ou Hematoma subdural espontâneo com base na terapia de base (AAS, Anticoagulação ou nenhuma medicação)
- Com base em dados de estudos coorte estimou-se o risco de hematoma subdural em pacientes com histórico de queda. Os dados foram: 70% dos idosos com hematoma subdural tem histórico de TCE, sendo que 50% dos dos TCE’s em idosos são relacionados a quedas. Conclui-se, portanto, que 35% dos hematomas subdurais podem ser atribuídos a quedas. Associou-se a essa análise o dado de 33% dos idosos que vivem na comunidade tem ao menos uma queda em 1 ano, chegando a taxa de 0,0004 hematoma subdural/paciente-ano (através de dados observacionais que estimam a prevalência de hematoma subdural não traumático) e o risco relativo de quedas para hematoma subdural é 1,4 (quando comparado ao idoso que não teve quedas no último ano)
- Com esses dados estimou-se a partir de qual número de quedas em 1 ano no qual perderia-se benefício da anticoagulação – para um paciente sob risco médio para ter um AVE. Como o risco de ter um hematoma subdural deve ser 535 vezes maior para superar o benefício da warfarina, e cada idoso tem em média 1,81 quedas/ano (de acordo com dados de coortes observacionais), um paciente deve cair aproximadamente 295 vezes em um ano para que os riscos da queda em paciente sob anticoagulação superem os benefícios. Conclui-se ainda que é muito mais comum um idoso ter uma fratura ou outra lesão traumática maior do que um hematoma subdural após uma queda. (Aproximadamente 10% das quedas associam-se a fratura / lesão maior (sem incluir sangramento de SNC))
Conclui-se, portanto, que quedas são uma contra-indicação relativa para anticoagulação e não devemos deixar de anticoagular um paciente apenas pelo risco de quedas, ou número de quedas no último ano visto que esse fato ou risco interfere pouco no benefício/risco da anticoagulação. Deve-se obviamente atuar de maneira preventiva para evitar novas quedas (anti-derrapantes, evitar tapetes, iluminar trajeto quarto-banheiro, medidas para hipotensão postural, reabilitação motora, uso de órteses, …). Associa-se o fato que o idoso com Fibrilação Atrial apesar de ter o maior risco de complicações (sangramentos) do tratamento, também é aquele com o maior benefício da anticoagulação – pois o benefício líquido é maior (taxa de eventos isquêmicos em paciente sem anticoagulação menos taxa de complicações hemorrágicas em pacientes com anticoagulação), conforme ilustrado pela figura abaixo:
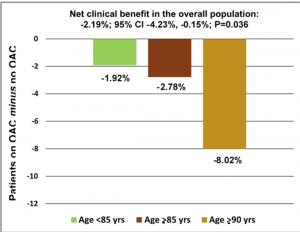
Fonte: Patti G et al. Thromboembolic Risk, Bleeding Outcomes and Effect of Different Antithrombotic Strategies in Very Elderly Patients With Atrial Fibrillation: A Sub-Analysis From the PREFER in AF (PREvention oF Thromboembolic Events-European Registry in Atrial Fibrillation). J Am Heart Assoc. 2017;6(7).
Referências:
- Patti G, Lucerna M, Pecen L, Siller-Matula JM, Cavallari I, Kirchhof P, et al. Thromboembolic Risk, Bleeding Outcomes and Effect of Different Antithrombotic Strategies in Very Elderly Patients With Atrial Fibrillation: A Sub-Analysis From the PREFER in AF (PREvention oF Thromboembolic Events-European Registry in Atrial Fibrillation). J Am Heart Assoc. 2017;6(7).
- Man-Son-Hing M, Nichol G, Lau A, Laupacis A. Choosing antithrombotic therapy for elderly patients with atrial fibrillation who are at risk for falls. Arch Intern Med. 1999;159(7):677-85.