Temos o conceito comum de que após a colocação de um ‘stent convencional’ ou bare-metal stents (BMS) deve-se manter a dupla antiagregação plaquetária (DAPT) por, pelo menos, 30 dias.
Da mesma forma, após a colocação de um ‘stent farmacológico’ ou drug-eluting stents ( DES) a DAPT deveria ser mantida por pelo menos 1 ano e, nos stents farmacológicos mais modernos, um tempo menor, em torno de 6 meses seria o aceitável.
Esse conceito é correto. Contudo, fica-se o questionamento de qual a necessidade de tempos diferentes de DAPT? Você já se perguntou o porquê disso ou apenas aceitou a afirmação das diretrizes?
Pois bem. De maneira geral temos duas complicações intrínsecas a colocação de stent: trombose e a re-estenose.
É fundamental que se tenha em mente a diferenciação dessas duas entidades para que não confundamos o motivo da necessidade de DAPT após o stent!
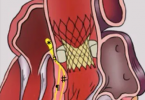
A necessidade de DAPT após a colocação do stent advém do fato de que o stent é um corpo estranho e, como tal, tem como efeito, quando em contato com a circulação do local onde implantado, ser um ativador plaquetário e, assim, com potencial ‘trombogênico’. A trombose aguda de stent acontece entre 0,5-2% dos casos e é certamente o maior temor de todo hemodinamicista.
Esse período de maior trombogenicidade persiste até a ocorrência da a re-endotelização da superfície do stent, ou seja, o novo endotélio coronariano proliferaria e a superfície ‘trombogênica’ seria substituida por tecido vivo, com menor potencial para tal e ai a necessidade de DAPT diminuiria.
O tempo de re-endotelização por sua vez é mais rápido para os BMS e dura em torno de 30 dias. Sendo assim, após esse período já haveria um neoendotélio que estaria revestindo a superfície do dispositivo e a chance de trombose seria pequena, possibilitando a suspensão da DAPT e manutenção apenas do AAS.
* Outros fatores, não relacionados ao dispositivo em si também estão envolvidos nisso, pois aumentam as chances de trombose de stent por serem preditores de estados ‘pró-trombóticos’:
Podem ser relacionados ao paciente:
– diabéticos, tabagistas, portadores de insuficiência renal, stents no contexto de SCA, vaso de pequeno calibre, lesão em bifurcação, etc
Relacionados a técnica:
– pouca expensão do stent, fraturas do dispositivo, etc
E a para os DES?
Veja, o mecanismo primordial que difere o BMS do DES é o fato deste último possuir em sua estrutura drogas aderidas a polímeros carreadores que são liberadas no local de implantação para justamente inibir o processo de endotelização a fim de se evitar estenose intra-stent.
Ora, o mesmo mecanismo que inibe a endotelização é justamente a causa da maior exposição sanguínea da superfície metálica do dispositivo e, assim, do maior risco de trombose do stent comparado ao BMS. Sendo assim, preconiza-se um tempo maior de DAPT nessa situação, variando de 6-12 meses após o implante, a depender da geração a qual pertence o ‘device’.
Além disso, postula-se que o próprio polímero que carreia os ‘fármacos’ dos stents farmacológicos poderia causar reação inflamatória local, com deposição eosinofílica e reação de hipersensibilidade, causando aumento do efeito pró-trombótico local.
Leitura sugerida:
Stent Thrombosis: definitions, mechanisms and prevention. An article from the e-journal of the ESC Council for Cardiology Practice. Vol. 5, N° 32 – 08 May 2007. Disponível aqui