As novas diretrizes do ACLS, lançadas em 2015, apontam que no caso de FV/TV refratária a primeira desfibrilação, pode-se fazer uso de droga antiarrítmica, notadamente a amiodarona, em uma sequência intercalada com epinefrina 1 mg.
Contudo, assim como muitas das recomendações vigentes no ACLS, há um ‘gap’ entre o que se é preconizado e a real evidência científica.
Em estudo recente publicado no NEJM, Kudenchuk e cols expuseram os resultados do maior estudo já realizado sobre o tema. Eles avaliaram, em contexto de PCR extra-hospitalar, o uso da amiodarona, lidocaína ou placebo em relação a taxa de sobrevivência hospitalar (desfecho primário) e desfecho neurológico utilizando o escore de Rankin (desfecho secundário).
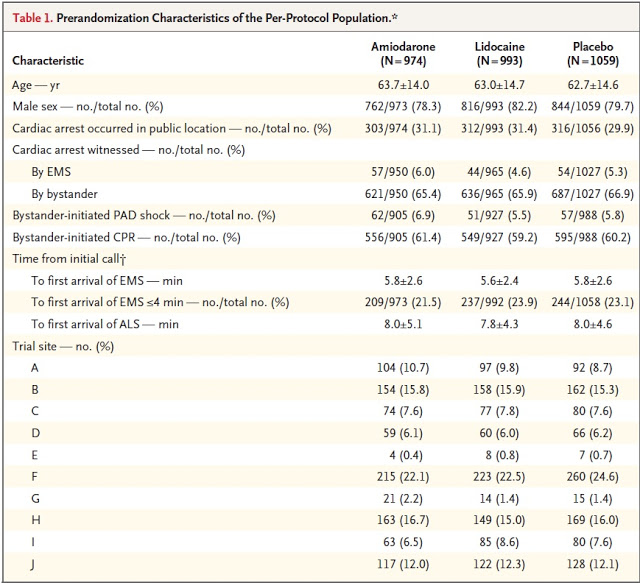
O trabalho ocorreu entre 2012 – 2015 incluindo cerca de 3000 pacientes que tivessem > 18 anos, com PCR EXTRA-HOSPITALAR não relacionada a trauma em ritmo de fibrilação ventricular ou taquicardia ventricular, fossem refratários a primeira desfibrilação e tivessem acesso IV ou Intra-ósseo para infusão de medicação.
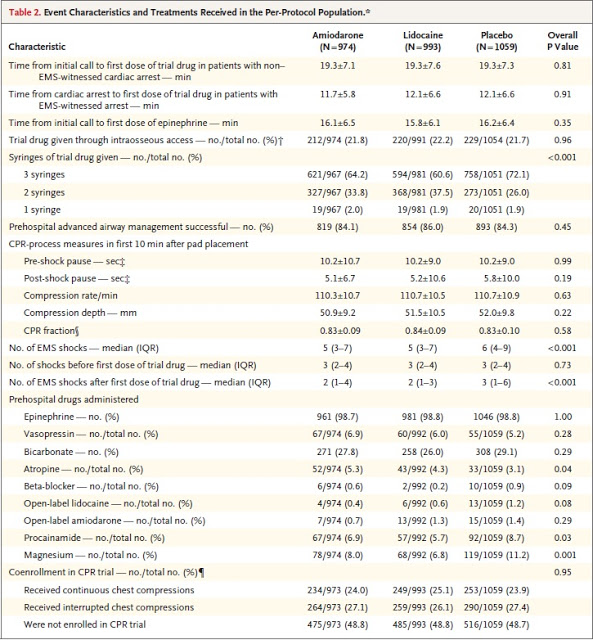
A única diferença entre os grupos seria na droga a ser administrada, ou seja, amiodarona, lidocaína ou placebo. O restante do tratamento seguia as diretrizes preconizadas nas diretrizes do ACLS vigentes na época do estudo.
Em relação a formulação da amiodarona utilizada no estudo, já foi selecionada a formulação da Nexterone (Baxter Healthcare), que não cursa com efeito hipotensivo.
As doses utilizadas foram:
– Amiodarona: 300 mg + 150 mg
– Lidocaína: 180 mg + 60 mg
– Placebo: solução salina
Os pacientes eram então levados aos Hospitais de referência da região e tinham seu atendimento continuado de acordo com o padrão habitual dos serviços.
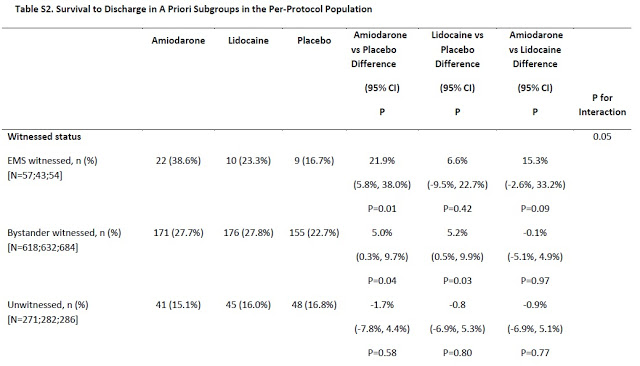
Os principais grupos pré-especificados foram:
– Em relação a quem presenciou o início do evento: populares, equipe de saúde ou ninguém.
– Quem recebeu ou não-RCP no local antes da equipe de saúde
– Local em que ocorreu o evento: público ou privado
– Tempo de chegada da equipe de saúde: < 15 ou >15 min
– Via de administração da droga: EV ou IO
RESULTADOS
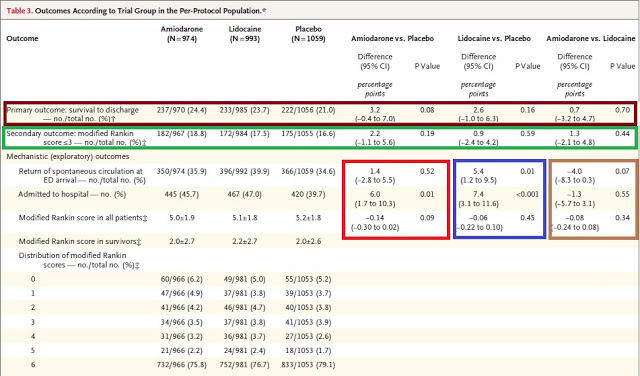
A tabela 3 – logo abaixo, aponto os principais resultados do trabalho. Em relação ao desfecho primário – quem conseguiu sobreviver a internação hospitalar – não houve diferença em nenhum dos grupos princiapis. Também não houve benefício no desfecho secundário – status de sequela neurológico. Onde se conseguiu mostrar alguma diferença entre os grupos foi na probabilidade de ser admitido no hospital após a PCR extra-hospitalar – tanto a adrenalina quanto lidocaina foram melhores que o placebo – e em relação ao retorno a circulação espontanea na admissão a emergência, nesse caso apenas a lidocaína foi melhor que o placebo (p<0,01), mas são análises secundárias que, em vista do resultado final, ficam em segundo plano.
Possíveis explicações em relação a ausência de benefício são apontadas pelos próprios autores:
1) A média de tempo para administração da droga após a PCR foi de 19 min. Nessa fase, prepondera a fase hemodinâmica da PCR. A fase elétrica, onde talvez seja a que irá se beneficiar da administração da amiodarona, é muito mais precoce e usualmente ocupa os primeiros 3-4 min pós-PCR, seguida da fase hemodinâmica. Talvez em uma parada que tenha sido rapidamente assistida ( cenário intra-hospitalar ) e a dose do antiarrítmico seja administrada mais precocemente ainda haja espaço para tal prática.
2) Pode ter ocorrido algum viés em relação aos cuidados hospitalares dos centros para onde os doentes foram levados, uma vez que não houve uma padronização de cuidado entre estas instituições. Contudo, isso é pouco provável de justificar os achados uma vez que outros parâmetros, tais como: número de cateterismos e protocolos de hipotermia não diferiram entre os grupos.
3) Devido a discordâncias entre a sobrevivência do grupo placebo x amiodarona ‘in vivo’ x previamente calculado pode ter demonstrado que pode ter faltado poder ao estudo para encontrar, de fato, diferença significativa entre os grupos.
Finalizando, não houve diferença entre amiodarona, lidocaína ou placebo no cenário estudado. Talvez em pacientes que tenham PCR presenciada ainda se tenha espaço para a administração dessas drogas para FV/TV refratária. Mais que investir em novas drogas, gastar dinheiro ensinando a população leiga a reconhecer a PCR e iniciar as medidas do BLS parece continuar a ser um dos maiores investimentos em saúde pública.
Provavelmente, esse estudo impactará em novas recomendações do ACLS em relação ao cenário proposto.
Não se deve extrapolar esses achados para quadros de FV/TV presenciadas no intra-hospitalar.
Leitura sugerida
1) Out-of-Hospital Cardiac Arrest — Are Drugs Ever the Answer?.Jose A. Joglar, M.D., and Richard L. Page, M.D. This article was published on April 4, 2016, at NEJM.org. Disponível aqui
2) Amiodarone, Lidocaine, or Placebo
in Out-of-Hospital Cardiac Arrest. P.J. Kudenchuk e cols. April 4, 2016DOI: 10.1056/NEJMoa1514204. Disponível aqui
in Out-of-Hospital Cardiac Arrest. P.J. Kudenchuk e cols. April 4, 2016DOI: 10.1056/NEJMoa1514204. Disponível aqui