Talvez você conheça o procedimento de implante de valva aórtica transcateter (do inglês, Transcatheter Aortic Valve Implantation, ou TAVI), um procedimento utilizado para correção de distúrbios na valva aórtica. Sua maior indicação, na verdade, é nos casos de Estenose Aórtica Importante, condição clínica grave, cujo prognóstico é limitado se o problema não for corrigido, geralmente com a substituição da valva aórtica doente.
Com as vantagens principalmente no que tange os a eventos adversos perioperatórios, a TAVI tem cada vez mais aumentado na prática clínica, no Brasil e no Mundo. Juntamente com o maior número de implantes, no entanto, algumas particularidades do procedimento se tornam mais presentes no dia-a-dia.
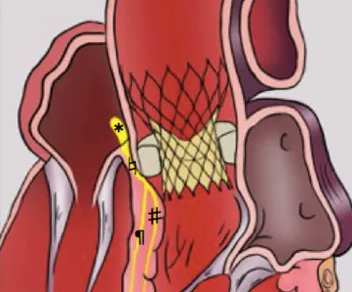
Distúrbios no sistema de condução cardíaco são frequentes após TAVI, sendo o bloqueio de ramo esquerdo (BRE) o mais comum deles, ocorrendo em 13,3 a 37% dos casos. Existe grande ansiedade no manejo desses casos, já que se antecipa a possibilidade de piora do distúrbio de condução até um bloqueio atrioventricular total (BAVT), e portanto é uma dúvida frequente se existe ou não indicação de implantar Marca-Passo (MP) definitivo nesses casos.
E ai, precisa de Marca-Passo ou não?
Veja, recentemente, a European Society of Cardiology (ESC) publicou uma diretriz em 2021 sobre marca-passos e terapia de ressincronização cardíaca. Já discutimos a parte de ressincronização cardíaca neste link. Nesta diretriz, existem algumas recomendações a respeito da TAVI que vamos sintetizar no final deste documento. Para melhor compreendê-las, é necessário tomar conhecimento sobre alguns fatos antes:
- Existem vários fatores de risco pré (relacionados ao paciente, como presença de distúrbios de condução prévios, idade, sexo masculino, gradiente transvasar, grau de calcificação da via de saída do VE, entre vários outros) e intraprocedimento (próteses auto-expansíveis, próteses com diâmetro maior que o anel/via de saída, implante envolvendo grande parte da via de saída do VE, dilatação pós implante, etc) que se relacionam a maior risco de BAVT pós TAVI;
- O maior risco de BAVT pós TAVI é nos pacientes com BRD prévio;
- O BRE é o distúrbio de condução mais comum, no entanto a taxa de evolução para implante de MP em 1 ano é baixa, na faixa dos 10% (os BRE com intervalo QRS > 150ms e intervalo PR > 240ms foram associados a maior risco de progressão em um estudo);
- Os primeiros dias (a diretriz da ESC 20201 coloca como 5 dias) pós procedimento são o período crítico para identificar um risco maior de piora no sistema de condução (um aumento de 20% no intervalo PR ou do QRS sugere maior risco);
- Ferramentas adicionais na internação ou após a alta podem ser utilizadas para tomada de decisão, como ECG seriado, Estudo Eletrofisiológico e Holter de 24h.
Sabendo disso, checa só as recomendações do ESC 2021 para implante de MP pós TAVI, reconhecendo que a evidência científica ainda está em construção nesse assunto:
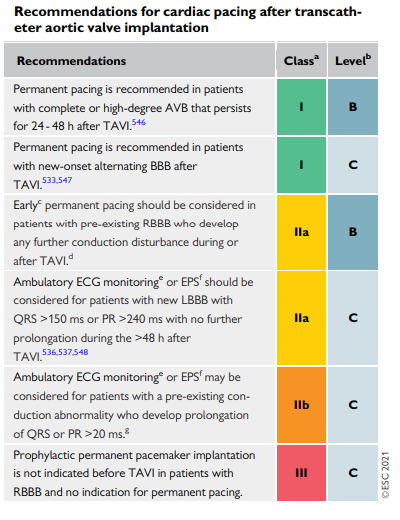
Tabela com Classe de Recomendação e Nível de Evidência para as recomendações da ESC 2021 para implante de MP pós TAVI
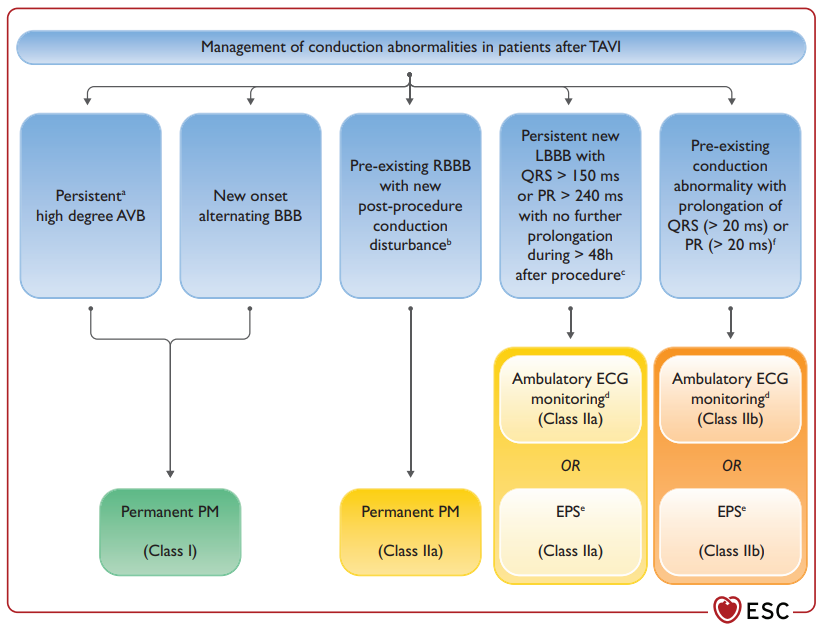
O fluxograma abaixo, da mesma diretriz, resume as indicações de maneira didática:
Referências:
Glikson M, Nielsen JC, Kronborg MB, Michowitz Y, Auricchio A, Barbash IM, Barrabés JA, Boriani G, Braunschweig F, Brignole M, Burri H, Coats AJS, Deharo JC, Delgado V, Diller GP, Israel CW, Keren A, Knops RE, Kotecha D, Leclercq C, Merkely B, Starck C, Thylén I, Tolosana JM; ESC Scientific Document Group. 2021 ESC Guidelines on cardiac pacing and cardiac resynchronization therapy. Eur Heart J. 2021 Sep 14;42(35):3427-3520.
Jørgensen TH, De Backer O, Gerds TA, Bieliauskas G, Svendsen JH, Søndergaard L. Immediate post-procedural 12-lead electrocardiography as predictor of late conduction defects after transcatheter aortic valve replacement. JACC Cardiovasc Interv 2018;11:1509?1518.