Pacientes com insuficiência cardíaca apresentam um amplo ramal de possibilidades terapêuticas. Começando pelos medicamentos, temos desde os mais antigos como a digoxina, a furosemida e a combinação hidralazina + dinitrato de isossorbida, passando pelos velhos conhecidos beta-bloqueadores, inibidores da enzima conversora de angiotensina e antagonistas da aldosterona, até finalmente medicações mais novas como ivabradina e o mais recente inbidor de neprilisina sacubitril/valsartana. Quando a terapia medicamentosa “não dá conta mais do recado”, partimos para opções mais sofisticadas, como o implante do ressincronizador cardíaco, o transplante cardíaco e por fim, uma opção que é por vezes pouco lembrada pelos cardiologistas e clínicos, talvez pela sua pouca disponibilidade: o dispositivo de assistência ventricular de longa permanência.
.
Os dispositivos de assistência ventricular tem o início da sua história em 1953, quando a primeira máquina para circulação extracorpórea foi desenvolvida, e a partir dai, pesquisas se voltaram ao desenvolvimento de um coração totamente artificial. Devido à alta taxa de complicações, o foco das pesquisas se voltou à criação de dispositivos de assistência ventricular esquerda (DAVE), inicalmente com a idéia de ponte para transplante cardíaco exclusivamente. Os DAVE de primeira geração (Berlim heart EXCOR, Toratec PVAD) consistiam basicamente em bombas elétricas ou pneumáticas e alguns se mostravam muito grandes para uso extrahospitalar.
.
A partir da década de 1990, iniciou-se o desenvolvimento dos dispositivos de segunda geração (principal e mais conhecido deles o HeartMate II), desta vez com bombas de fluxo axial e de tamanho pequeno o suficiente para implante intracorpóreo, trouxe uma nova opção terapêutica para pacientes com insuficiência cardíaca avançada, acompanhado ainda de melhorias quanto a durabilidade, ruído e taxa de complicações. Em 2008, o FDA aprovou a inclusão do HeartMate II como uso para ponte para transplante e em 2010 para terapia destino (quando o dispositivo é implantado mesmo sem perspectiva de transplante futuro).
.
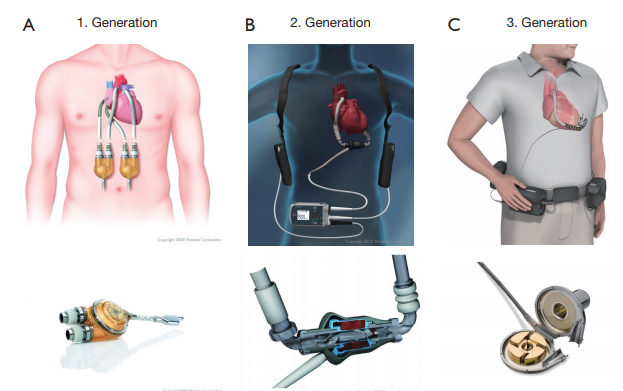
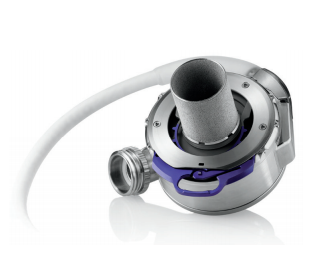
Gerações de DAVEs: A. (1a geração) Toratec PVAD; B. (2a geração) Toratec HeartMate II; C. (3a geração) HeartWare LVAD.
.
Apesar de eficientes, as taxas de complicações com o uso dos dispositivos de segunda geração ainda era preocupante, especialmente no que se refere a eventos neurológicos, complicações mecânicas dos dispositivos com necessidade de reoperação e sangramentos. Veja na figura abaixo, segundo o registro INTERMACS, o número de implantes de DAVE e a respectiva taxa médica de mortalidade conforme o passar dos anos.
.
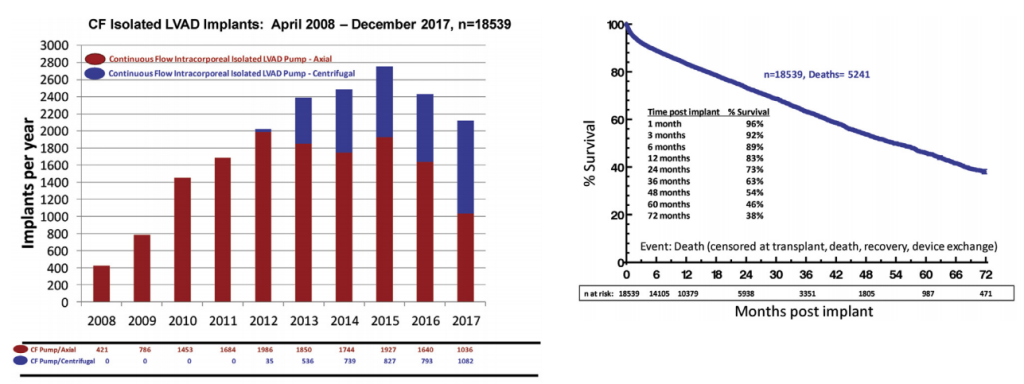
Registro INTERMACS com o núemro de implantes de DAVEs nos Estados Unidos (à esquerda) e a taxa de mortalidade média desses pacientes com o passar dos anos (à direita)
.
De 2014 a 2016, um estudo clínico chamado MOMENTUM 3 envolvendo 1024 pacientes, comparou dois DAVEs, o Heartmate III (bomba de terceira geração, com bomba de fluxo centrífugo por meio de levitação magnética) vs o HeartMate II (fluxo axial), e o follow-up de 2 anos foi publicado em março de 2019 no New England Journal of Medicine. A perspectiva com esse dispositivo de terceira geração era minimizar o atrito entre os componentes do sangue e a estrutura da bomba, hipoteticamente reduzindo complicações e aumentando a durabilidade da bomba.
.
.
Nesse estudo, os pacientes apresentavam uma fração de ejeção de ventrículo esquerdo média de 17% e cerca de 60% implantaram o dispósitivo como terapia destino. O endpoint primário era “sobrevida livre de AVC grave (ou seja, escala de Rankin modificada > 3) e de reoperação para troca de dispositivo”. Uma imagem fala mais que mil palavras:
.
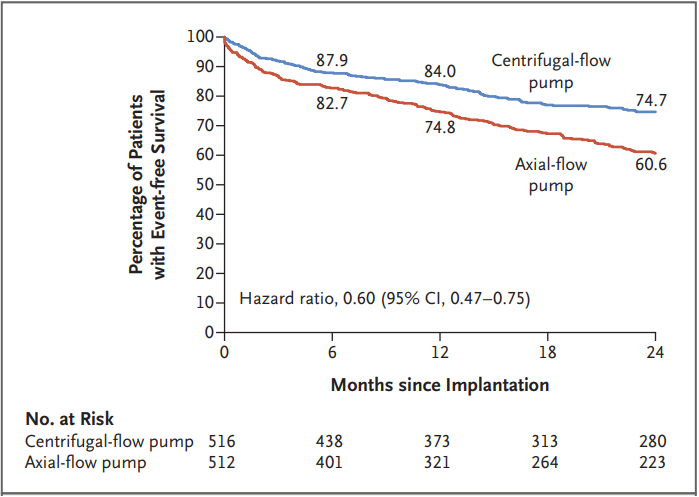
Kaplan-Meyer de sobrevida livre de eventos com o HeartMate III (linha azul) vs HeartMate II (linha vermelha)
.
A análise de desfechos secundários mostrou uma redução em AVC isquêmico e hemorráigico, sangramento gastrointestinal e trombose de bomba. Este dispositivbo recebeu aprovação do FDA para uso clínico em 18 de outubro de 2018.
.
O conhecimento e atualização por parte dos profissionais de saúde quanto a esta opção terapêutica é importante. O futuro reserva novas perspectivas quanto ao acesso a este tipo de tecnologia para pacientes com insuficência cardíaca avançada no Brasil, apesar de ainda distante para o SUS.
.
Referências:
.
1. Mehra, M.R., Uriel, N., Naka, Y., Cleveland, J.C., Yuzefpolskaya, M., et al. for the MOMENTUM 3 Investigators. (2019). A Fully Magnetically Levitated Left Ventricular Assist Device – Final Report. N Engl J Med. https://www.doi.org/10.1056/NEJMoa1900486
2. Prinzing A, Herold U, Berkefeld A, Krane M, Lange R, Voss B. Left ventricular assist devices—current state and perspectives. J Thorac Dis 2016;8(8):E660-E666. doi: 10.21037/jtd.2016.07.13
3. The Society of Thoracic Surgeons Intermacs Database Annual Report: Evolving Indications, Outcomes, and Scientific Partnerships Kormos, Robert L. et al The Annals of Thoracic Surgery, Volume 107, Issue 2, 341 – 353